Hobit macht Immunzellen zu Killern
30.08.2021Gegen Infektionen, Tumore und Entzündungen stehen in den Organen des Körpers lokale Immunzellen als schnelle Eingreiftruppen bereit. Vor Ort spezialisieren sie sich und übernehmen verschiedene Aufgaben.
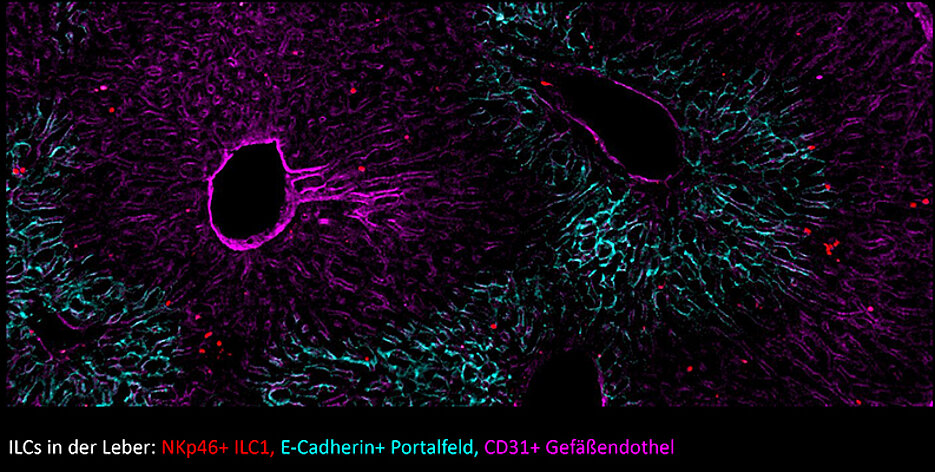
Wenn Krankheitserreger in den menschlichen Körper eindringen, ist eine schnelle Reaktion gefragt. An vorderster Front der Immunantwort stehen spezielle Immunzellen. Sie halten sich in verschiedenen Geweben wie Lunge, Leber, Haut und Darm auf, wo sie frühzeitig den Kampf gegen Eindringlinge aufnehmen. Ihr Name: angeborene lymphoide Zellen, kurz ILCs.
Eine besondere Eigenschaft dieser Zellen: Sie müssen nicht, wie viele andere Immunzellen, erst alarmiert werden, um dann an ihren Einsatzort im Körper zu wandern. Stattdessen siedeln sie sich schon kurz nach der Geburt in den Geweben und Organen an und verharren dort dauerhaft.
mRNA-Atlas von ILC1 auf Einzelzell-Ebene erstellt
ILCs können in den Geweben aus unreifen Vorläuferzellen entstehen und zu einsatzfähigen Immunzellen heranreifen. Das haben Wissenschaftlerinnen und Wissenschaftler der Max-Planck-Forschungsgruppe am Institut für Systemimmunologie der Julius-Maximilians-Universität Würzburg (JMU) vor kurzem gezeigt. Unklar war bislang, wie diese Reifung im Detail abläuft.
„Wir wollten verstehen, wie unreife ILCs zu Effektorzellen werden, die zum Beispiel Tumorzellen abtöten oder mithilfe von Zytokinen gegen Infektionen kämpfen können“, erklärt Professor Georg Gasteiger, Lehrstuhlinhaber und Leiter der Max-Planck Forschungsgruppe am Institut für Systemimmunologie der JMU.
Dafür hat das Würzburger Forschungsteam die Gruppe der ILC1s untersucht, die bei viralen Infektionen und bei der Tumorabwehr eine Rolle spielen. Das Team hat sämtliche mRNA-Moleküle einzelner ILC1 in der Leber erfasst und aus diesen Analysen einen virtuellen Zellatlas erstellt (https://go.uniwue.de/hobit).
Aufgabenteilung: Nachschub-, Helfer- und Killerzellen
Anhand dieser „molekularen Fingerabdrücke“ erkannten die Forscherinnen und Forscher, dass es innerhalb der ILC1 spezialisierte Zellen gibt, die sich ihre Aufgaben teilen: „Wir fanden Zellen, die sich sehr rasch vermehren können und so für Nachschub von ILCs sorgen. Dabei spezialisieren sie sich zu sogenannten Helfer- oder Killer-ILCs.“
Das Team von Gasteiger fand heraus, dass die Helferzellen eine breite Palette von Botenstoffen produzieren, die zum Beispiel in der frühen Phase von Infektionen eine Rolle spielen. Die Killerzellen dagegen sind mit Molekülen gewappnet, die es ihnen erlauben, Tumorzellen zu erkennen und abzutöten.
„Bisher dachte man, dass diese Zellen unterschiedliche Typen von ILCs sind“ erklärt Christin Friedrich. Die Postdoktorandin aus Gasteigers Team ist die Erstautorin der Publikation, die in der renommierten Fachzeitschrift Nature Immunology erschienen ist. „Aber unsere Daten zeigen, dass es sich um unterschiedliche Spezialisierungsgrade handelt, die in jedem Organ aus den gleichen Nachschubtruppen entstehen können.“
Lassen sich Killer-ILCs therapeutisch nutzbar machen?
„Interessanterweise entwickeln sich ILCs aber nur in manchen Geweben zu Killerzellen, obwohl unsere Daten zeigen, dass sie in allen Geweben das Potential dazu haben“ erklärt Gasteiger.
„Wir haben erste Hinweise darauf, dass diese Entwicklung in manchen Geweben aktiv unterdrückt wird, möglicherweise um Gewebeschädigungen oder Entzündungen zu vermeiden. Wir wollen nun verstehen, wie wir die Killerzellen therapeutisch aktivieren können, um zum Beispiel die Immunkontrolle von entstehenden Tumoren und Metastasen zu verbessern. Außerdem wollen wir untersuchen, anhand welcher Moleküle die ILCs Tumore erkennen können und wie sie sich in den verschiedenen Geweben bei Infektionen verhalten.“
Transkriptionsfaktor Hobit treibt Spezialisierung an
Christin Friedrich ergänzt: „Unsere Arbeit zeigt, wie der Transkriptionsfaktor Hobit die Spezialisierung zu reifen Effektorzellen antreibt. Spannend ist, dass Hobit auch in anderen Killer-Zellen des menschlichen Immunsystems exprimiert wird. Auf der Basis unserer Ergebnisse kann jetzt die Funktion von Hobit in diesen Abwehrzellen erforscht werden, wie sie reifen und wie sie vielleicht dazu gebracht werden können, Tumore in verschiedenen Geweben zu bekämpfen.“
Publikation
Effector differentiation downstream of lineage commitment in ILC1 is driven by Hobit across tissues. Christin Friedrich, Renske L. R. E. Taggenbrock, Rémi Doucet-Ladevèze, Gosia Golda, Rebekka Moenius, Panagiota Arampatzi, Natasja A. M. Kragten, Katharina Kreymborg, Mercedes Gomez de Agüero, Wolfgang Kastenmueller, Antoine-Emmanuel Saliba, Dominic Grün, Klaas P. J. M. van Gisbergen, Georg Gasteiger. Nature Immunology, 30. August 2021, DOI: 10.1038/s41590-021-01013-0
Kontakt
Prof. Dr. med. Georg Gasteiger, Max-Planck-Forschungsgruppe und Institut für Systemimmunologie, Universität Würzburg, T +49 931 31-89599, georg.gasteiger@uni-wuerzburg.de